Introduction
Les facteurs de risque cardiovasculaires ont été définis à partir de nombreuses études épidémiologiques menées aux cours des 4 dernières décennies.
Elles ont soit établi des relations linéaires et continues avec certains facteurs paramétrables comme la cholestérolémie, la pression artérielle, l’index de masse corporelle (BMI) ou l’âge, soit démontré l’augmentation du risque relatif selon le sexe, la consommation ou non de tabac, l’existence d’antécédents familiaux précoces ou la présence ou non d’un diabète. (tableau I) [1]
Tableau I : ETUDE MRFIT
Incidence annuelle des décès coronariens pour 10 000 sujets en fonction de 3 facteurs de risque
CHOLESTEROL TOTAL mmol/l
PRESSION ARTERIELLE SYSTOLIQUE cmHg
< 11,8
12,5 – 13,1
> 14,2
non fumeurs
< 4,7
4,7 – 5,2
5,2 – 5,7
5,7 – 6,3
> 6,3
fumeurs
< 4,7
4,7 – 5,2
5,2 – 5,7
5,7 – 6,3
> 6,3
3,1
4,3
5,5
5,9
12,2
9,8
10,6
14,7
20,8
25,9
5,6
7,9
8,6
8,4
17,1
11,9
20,3
21,2
24,1
35,7
13,7
16,7
17,7
22,6
33,7
26,2
34,8
43,4
56,4
62,6
De nombreux travaux ont par la suite affiné le risque imputable à ces facteurs en prenant en compte différents sous-groupes cliniques (surpoids à localisation viscérale versus périphérique) ou biologiques (LDL et HDL cholestérol ou obésité insulinorésistante versus insulinosensible).
D’autres facteurs de risque de signification plus incertaine comme l’élévation du fibrinogène, de la CRP ou de l’homocystéine sont apparus.
A présent la prévention cardiovasculaire constitue l’un des pôles de prévention majeurs en santé publique il persiste des difficultés notables pour intégrer à l’échelle d’un individu des facteurs de risques multiples et intriqués.
La prise en charge thérapeutique est encore bien imparfaite. Le thérapeute choisit souvent de ne pas traiter tel facteur de risque isolé sous prétexte d’une perturbation mineure alors qu’il méconnaît par une approche dichotomisée les facteurs associés constitutifs de la gravité du risque (syndrome polymétabolique chez un tabagique ayant une pression artérielle « limite »).
Le risque cardiovasculaire absolu (RCVA) est un calcul du risque à l’échelle d’un individu permettant de définir un seuil thérapeutique et d’estimer le bénéfice d’une intervention thérapeutique. C’est un outil au service de la décision médicale.
LE RISQUE CARDIOVASCULAIRE ABSOLU (RCVA)
Le calcul du RCVA se fonde sur des équations intégrant les principaux facteurs de risque indépendants identifiés dans l’étude menée à Framingham. (Tableaux II, III, IV) [2] [3]
Tableau II : Taux des accidents cardio et cérébrovasculaires observé dans la population de Framingham chez les sujets de 35 à 64 ans suivis pendant 36 ans selon qu’ils sont hypertendus (PA > 160/90 mmHg) ou non.
TAUX D’ACCIDENTS AJUSTÉS À L’ÂGE POUR 100 PAR 2 ANS
RISQUE RELATIF
HOMMES
HTA +
HTA –
FEMMES
HTA +
HTA –
HOMMES
FEMMES
Affections coronariennes
Accidents vasculaires cérébraux
Artériopathies des MI
Insuffisance cardiaque
45
12,4
10,0
14,0
23
3,3
5,0
3,5
21,0
6,2
7,3
6,3
9,5
2,4
2,0
2,0
2,0
3,8
2,0
4,0
2,2
2,6
3,7
3,0
Son but est de pondérer les différents facteurs et prédire le risque d’accidents coronariens ou vasculaires cérébraux dans une prospection de 4 à 12 ans chez un individu donné.
Il a été reformulé « à la française » par l’équipe de l’hôpital Broussais et peut être consulté sur le site Internet de cet hôpital (calcul du risque). Cet index est une approche objective et intégré du (sur) risque d’un individu. Dans la mesure où il permet de prédire par exemple le nombre d’accidents évités chez des sujets traités par exemple pendant 5 ans il s’agit d’un auxiliaire économique utile.
Cet index n’est pas à l’abri de critiques. La première est qu’il a été conçu à partir de données nord-américaines dont rien ne permet d’affirmer qu’elles peuvent être extrapolées à la spécificité française caractérisée par une incidence faible d’infarctus du myocarde (le fameux French Paradox !).
L’adaptation française réalisée par Laurier se fonde sur une étude parisienne et prend en compte le niveau de risque coronarien inférieur en France (- 50 % à risque égal).
La seconde critique tient au fait que les équations de Framingham ne font pas la part entre les vrais facteurs de risque et les indicateurs de risque qui souvent, bien que non causaux, sont plus pertinents pour définir le risque et, surtout, l’accident clinique. Il en est ainsi, par exemple, du diabète qui est un facteur de risque indépendant où l’élévation de la micro albuminurie est fortement prédictive. Il en est de même des sujets qui, quels que soient les facteurs de risque présents ont un risque de récidive clinique très élevé parce qu’ils ont déjà présenté un incident coronarien ou cérébrovasculaire. C’est dire que le RCVA est surtout valable en prévention primaire dans une population tout-venant.
Le RCVA augmente évidemment avec l’âge, ce qui devrait inciter à renforcer les traitements des facteurs de risque au fur et à mesure que le sujet vieillit, attitude aberrante en pratique clinique. La prise en compte de l’âge est indispensable lors de l’application du RCVA. En effet, un événement cardiovasculaire n’a ni la même signification ni les mêmes conséquences selon qu’il survient tôt ou tard dans la vie.
Par ailleurs l’intérêt de la correction de facteurs de risque telle que l’hypercholestérolémie, l’hyperglycémie ou l’hypertension artérielle n’a pas été démontrée jusqu’ici chez des sujets âgés de plus de 80 ans.
C’est la lutte contre la surmortalité cardiovasculaire qui doit guider l’action. Une approche pondérée du RCVA par l’âge consiste à soustraire du RCVA calculé le risque chez un sujet du même âge n’ayant pas le facteur de risque que l’on se propose de traiter. C’est alors le risque résiduel qui orientera la décision thérapeutique.
Tableau III : Risque à 10 ans d’accident cardiovasculaire fatal dans les régions européennes à haut risque en fonction du sexe, de l’âge, de la pression arterille systolique, du cholestérol total et du tabagisme.
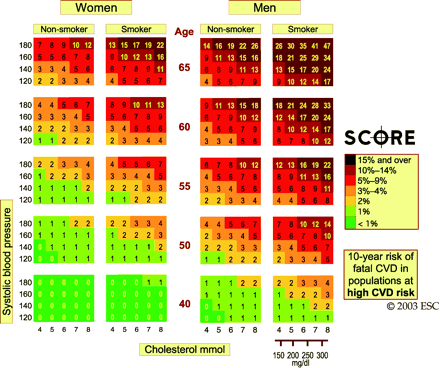
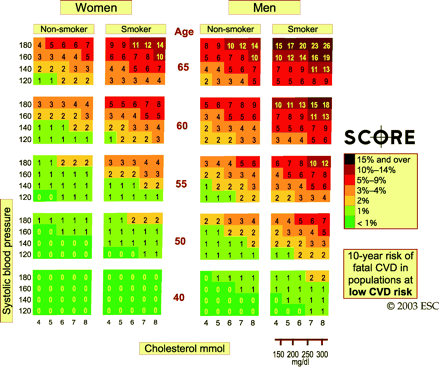
Tableau IV : Risque à 10 ans d’accident cardiovasculaire fatal dans les régions européennes à faible risque en fonction du sexe, de l’âge, de la pression arterielle systolique, du cholestérol total et du tabagisme.
QUEL SEUIL D’INTERVENTION THERAPEUTIQUE ?
Le débat porte sur la façon d’utiliser le RCVA comme indicateur de seuil thérapeutique, certains considérant qu’un traitement quelconque n’est justifié que lorsque le RCVA dépasse 20 % à 10 ans, ce qui revient à ne pas traiter une hypercholestérolémie ou une hypertension artérielle, voire un diabète de type 2 avant 50 ans.
Cette conception extrême ne paraît pas recevable. Le RCVA a été conçu pour sensibiliser aux conséquences de facteurs de risques multiples considérés comme mineurs et négligeables et non pour dispenser d’un traitement une affection authentique et caractérisée.
En cas d’hypertension artérielle, d’hypercholestérolémie ou de diabète isolé il convient de se conformer aux recommandations de l’OMS, des sociétés savantes ou de l’ANAES.
Les études menées avec les statines ont souligné l’intérêt d’une prise en charge précoce en prévention secondaire aussi bien qu’en prévention primaire sans fournir de repères temporels pour la mise en route du traitement. On peut on se servir du RCVA pour argumenter la décision de retarder la mise en route d’un traitement chez un sujet donné en fonction de l’âge et du sexe. Celle-ci doit concilier les objectifs individuels mesurés par le RCVA et les objectifs de santé publique qui s’appuient sur une logique de bénéfice quantifiable par des paramètres économiques.
Il reste à définir un seuil de RCVA qui concilie les deux approches sachant que le nombre d’accident n’est pas toujours indicatif du coût selon le degré et la durée d’incapacité et selon le surcoût engendré par le traitement des séquelles par rapport au traitement initial.
Dans l’immédiat il revient aux sociétés savantes et aux organismes tels que l’ANAES d’orienter la décision à partir d’une analyse éclairée et objective des données de la littérature en se servant du RCVA pour indiquer le seuil d’intervention. (tableaux V, VI)
Tableau V : Décision thérapeutique en fonction des valeurs de LDL-cholestérol
* MC = maladie coronarienne
Catégories de patients
Traitement diététique
Sans MC* et moins de 2 facteurs de risque
Sans MC et 2 facteurs de risque ou plus
Avec MC
Traitement pharmacologique
Sans MC* et moins de 2 facteurs de risque
Sans MC et 2 facteurs de risque ou plus
Avec MC
Seuil d’instauration
>/= 1,60 g/l
>/= 1,30 g/l
>/= 1,00 g/l
>/= 1,90 g/l
>/= 1,60 g/l
> ou = 1,30 g/l
Valeur cible de LDL
< 1,60 g/l
< 1,30 g/l
< 1,60 g/l
< 1,30 g/l
Tableau VI : Estimation des risques et des bénéfices.
La Fédération française de Cardiologie fixe le seuil d’intervention à 2 % de risque annuel d’accident coronarien.
Exemple pour un homme de 55 ans ayant un cholestérol total à 7 mmol/l et un HDL-cholestérol à 1 mmol/l
A. chez un fumeur diabétique à pressio normal
B. non-fumeur, diabétique à pression de 140 mmHg
C. chez un non-fumeur, non diabétique, non hypertendu
Risque annuel
A 2 %
B 1,5 %
C 1,0 %
Risque à 5 ans
10 %
7,5 %
5,0 %
Nombre de sujets à traiter pour éviter un accident
30
40
50
AUTRES MODÈLES DE PRÉDICTION DU RISQUE
Si le modèle de Framingham peut être considéré comme le mieux « validé » il n’est pas le seul modèle disponible.
Le modèle PROCAM validé sur une population masculine allemande met en exergue certains paramètres lipidiques ignorés par le modèle de Framingham mais il n’a pas été évalué dans d’autres populations [4]. Les indicateurs du risque sont l’âge, le sexe, le cholestérol HDL et LDL, les triglycérides, la pression artérielle systolique, le tabagisme au cours des 12 dernières années, le diabète et les antécédents d’infarctus du myocarde chez des parents au premier degré âgés de moins de 50 ans.
Le modèle européen SCORE (Systematic Coronary Risk Evaluation) conçu à partir des données collectées auprès de plus de 200 000 européens de 11 nations (dont la France) indique le risque de mortalité cardiovasculaire à 10 ans chez les individus âgés de 40 à 65 ans en prenant en compte le cholestérol total, le tabagisme et la pression artérielle systolique [5]. Le sexe et le diabète n’entrent pas dans le calcul du risque exprimé sous la forme de tables de couleurs. Son principal intérêt est d’avoir été calibré pour l’Europe et de moduler le risque en fonction de la zone géographique. La France est classée dans les zones à faible risque cardiovasculaire comme l’Espagne ou l’Italie alors qu’il existe un gradient nord-sud national susceptible de modifier cette appréciation.
Conclusion
En conclusion, le RCVA permet de quantifier le risque du patient en allant au-delà de l’estimation subjective souvent biaisée qu’en fait le médecin.
Pour mieux s’adapter à la spécificité française il devrait se fonder sur des équations obtenues à partir d’une population française représentative, mieux que ne le fait SCORE. Il est d’ores et déjà possible d’utiliser ces modèles de prédiction du risque cardiovasculaire dans une médecine préventive efficace, à un coût raisonnable, comme l’a démontré l’étude HPS (Heart Prevention Study) [6].
L’informatisation des cabinets médicaux devrait grandement faciliter la mise en œuvre de cette démarche d’aide à la décision thérapeutique.
[1] Neaton JD, Blackburn H, Jacobs D, Kuller L, Lee DJ, Sherwin R, Shih J, Stamler J, Wentworth D. Serum cholesterol level and mortality findings for men screened in the Multiple Risk Factor Intervention Trial. Multiple Risk Factor Intervention Trial Reasearch Group. Arch Intern Med. 1992 ;152(7):1490-500.
[2] Pyorala K, De Backer G, Graham I, Poole-Wilson P, Wood D. Prevention of coronary heart disease in clinical practice. Recommandations of the Task Force of the European Society of Cardiology, European Atherosclerosis Society and European Society of Hypertension. Eur Heart J 1994 ;15(10):1300-31.
[3] European Guidelines on cardiovascular disease prevention in clinical practice : Third Joint Task Force of European and other Societies on Cardiovascular Disease Prevention in Clinical Practice (constitued by representatives of eight societies and by invited experts). Eur Heart J 2003 ;24:1601-1610.
[4] Assmann G, Cullen P, Schulte H. Simple scoring scheme for calculating the risk of acute coronary events based on the 10-year follow-up of the prospective cardiovascular Munster (PROCAM) study. Circulation 2002 ;105(3):310-5.
[5] Conroy RM, Pyorala K, Fitzgerald AP, Sans S, Menotti A, De Backer G, De Bacquer D, Ducimetière P, Jousilahti P, Keil U, Njolstad I, Oganov RG, Thomsen T, Tunstall-Pedoe H, Tverdal A, Wedel H, Whincup P, Wilhelmsen L, Graham IM ; SCORE project group. Estimation of ten-year of fatal cardiovascular disease in Europe : The SCORE project. Eur Heart J 2003 ;24(11):987-1003.
[6] Ballantyne CM. Current and future aims of lipid-lowering therapy : changing paradigms and lessons from the Heart Protection Study on standards of efficacy and safety. Am J Cardiol 2003 ;92(4B):3K-9K.


